Histeroscopía
Descripción general del procedimiento
¿Qué es una histeroscopía?
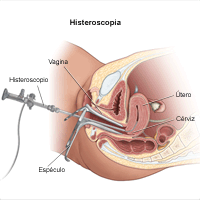
La histeroscopía es el examen visual del canal del cuello uterino y del interior del útero, utilizando un tubo delgado y flexible con luz llamado histeroscopio. Este dispositivo se inserta a través de la vagina.
La histeroscopía se puede utilizar tanto para fines diagnósticos como terapéuticos. El histeroscopio permite un fácil acceso visual al interior del cuello uterino y al útero, para evaluar el revestimiento de estas estructuras. Durante el procedimiento de histeroscopía se pueden realizar maniobras terapéuticas, tales como tomar una muestra de tejido (biopsia), extraer pólipos o fibromas, o bien prevenir el sangrado con cauterización (destrucción del tejido por medio de corriente eléctrica, congelamiento, calor o sustancias químicas).
La histeroscopía diagnóstica se puede realizar, con anestesia local o sin ningún tipo de anestesia, en el consultorio de un médico o en una instalación para pacientes ambulatorios. Los procedimientos de histeroscopía terapéutica más invasivos se pueden realizar, con anestesia local, regional o general, en una sala de operaciones.
Dado que durante el procedimiento el médico puede ver el interior del cuello uterino y del útero, la histeroscopía diagnóstica se ha convertido en un procedimiento más frecuente que la dilatación y curetaje (D. y C.), que se lleva a cabo sin visualización endoscópica.
Otros procedimientos relacionados que se pueden utilizar para evaluar problemas de los órganos pélvicos femeninos incluyen la D. y C., la biopsia cervical, colposcopía, biopsia endometrial, laparoscopía, prueba de Papanicolaou y el ultrasonido pélvico. Consulte estos procedimientos para obtener información adicional.
¿Cuáles son los órganos de la pelvis femenina?
 |
| haga clic en la imagen para agrandar |
Los órganos y las estructuras de la pelvis femenina son los siguientes:
-
Endometrio. Revestimiento del útero.
-
Útero. También llamado matriz, es un órgano hueco, en forma de pera localizado en la parte inferior del abdomen, entre la vejiga y el recto. Cada mes, durante la menstruación, se elimina el tejido que recubre el interior del útero, a menos que se implante un óvulo fertilizado y se produzca un embarazo.
-
Ovarios. Dos órganos reproductores femeninos ubicados en la pelvis, donde se desarrollan y almacenan los óvulos (huevo), y donde se producen las hormonas sexuales femeninas estrógeno y progesterona.
-
Cuello del útero. La parte más baja y estrecha del útero ubicada entre la vejiga y el recto, que forma un canal que desemboca en la vagina, la que a su vez se conecta con el exterior.
-
Vagina. Conducto a través del cual pasa el líquido durante los períodos menstruales. La vagina, también llamada “canal de parto”, conecta el cuello uterino y la vulva (genitales externos).
-
Vulva. Parte externa de los órganos genitales femeninos.
-
Trompas de Falopio. Dos tubos delgados que se extienden desde cada lado del útero hacia los ovarios como una vía de paso para los huevos y el esperma.
Razones para realizar el procedimiento
La histeroscopía se puede realizar en mujeres que tienen una prueba de Papanicolaou anormal, sangrado uterino disfuncional o sangrado postmenopaúsico. Se puede utilizar para contribuir a diagnosticar causas de infertilidad o de abortos espontáneos reiterados. La histeroscopía también se puede utilizar para evaluar adherencias uterinas (síndrome de Asherman), pólipos y fibromas, así como también para localizar y extraer dispositivos intrauterinos (DIU) que se hayan movido de lugar.
Desde el punto de vista terapéutico, la histeroscopía se puede utilizar para ayudar a corregir problemas uterinos. Por ejemplo, se pueden extraer pequeñas adherencias y fibromas por medio del histeroscopio, y así se suele evitar una cirugía abdominal abierta. La biopsia o ablación endometrial (extirpación del revestimiento endometrial) se puede llevar a cabo por medio de la histeroscopía. El término "histeroscopia operativa" puede emplearse en estas situaciones.
La histeroscopía no se puede realizar durante el embarazo.
Su médico puede recomendarle también una histeroscopía por otros motivos.
Riesgos del procedimiento
Al igual que con cualquier procedimiento quirúrgico, pueden surgir complicaciones. Algunas complicaciones posibles de la histeroscopía pueden incluir, entre otras, las siguientes:
-
Infección
-
Sangrado
-
Enfermedad pélvica inflamatoria
-
Perforación del útero (poco frecuente)/daños a la cérvix
-
Complicaciones del fluido o el gas que se usa para expandir el útero
Es posible que experimente un ligero sangrado vaginal y cólicos uno o dos días después del procedimiento.
Es posible que existan otros riesgos dependiendo de su estado de salud específico. Recuerde consultar todas sus dudas con su médico antes del procedimiento.
Existen determinados factores o afecciones que pueden interferir con una histeroscopía. Estos factores incluyen, entre otros, los siguientes:
Antes del procedimiento
-
El médico le explicará el procedimiento de histeroscopía y le ofrecerá la oportunidad de formular las preguntas que tenga al respecto.
-
Se le podrá pedir que firme un formulario de consentimiento mediante el que autoriza la realización del procedimiento. Lea el formulario atentamente, y pregunte si hay algo que no le resulta claro.
-
Para ciertos procedimientos de histeroscopía más invasivos: Además de una historia clínica completa, su médico puede necesitar realizar un examen físico completo para asegurarse de que usted se encuentre en buen estado de salud antes de someterse al procedimiento. Es posible que le hagan análisis de sangre y otras pruebas de diagnóstico.
-
Según el tipo de procedimiento que se realice, es posible que se le pida ayunar antes del procedimiento si le administrarán anestesia local o general. El procedimiento se puede llevar a cabo con anestesia local o regional, o bien sin anestesia, según cuáles sean los demás procedimientos que se deban realizar al mismo tiempo.
-
Si está embarazada o sospecha que puede estarlo, debe informárselo a su médico.
-
Informe al médico si tiene sensibilidad o alergia a algún medicamento, yodo, látex, cinta adhesiva o agentes anestésicos (locales y generales).
-
Informe a su médico sobre todos los medicamentos (con receta y de venta libre) y suplementos de hierbas que esté tomando.
-
Informe a su médico si tiene antecedentes de trastornos hemorrágicos o si está tomando medicamentos anticoagulantes (diluyentes sanguíneos), aspirina u otros medicamentos que afectan la coagulación de la sangre. Quizás sea necesario dejar de tomar estos medicamentos antes de practicar el procedimiento.
-
Según el procedimiento que se realice, es posible que le den un sedante antes del procedimiento para ayudar a que se relaje. Debido a que el sedante puede adormecerlo, necesitará que alguien lo lleve a su hogar.
-
Se programará la realización del procedimiento después de finalizado el sangrado menstrual y antes de la ovulación. Así se podrá obtener una mejor visualización del útero y evitar el daño a un posible embarazo reciente.
-
Vístase con prendas que permitan tener acceso al área o que puedan quitarse con facilidad.
-
En función de su estado clínico, su médico puede solicitar otra preparación específica.
Durante el procedimiento
 |
| haga clic en la imagen para agrandar |
La histeroscopía puede realizarse de forma ambulatoria o como parte de su internación en un hospital. Los procedimientos pueden variar en función de su estado y de las prácticas de su médico.
Por lo general, la histeroscopía sigue este proceso:
-
Se le pedirá que se quite la ropa y se le entregará una bata para que se la ponga.
-
Se le pedirá que vacíe la vejiga antes del procedimiento.
-
Se le podrá colocar una vía intravenosa (VI) en el brazo o en la mano.
-
Se la ubicará en una mesa de operaciones, recostada boca arriba y con los pies apoyados en estribos.
-
Se limpiará el área vaginal con una solución antiséptica.
-
Se puede dilatar el cuello uterino antes de insertar el histeroscopio.
-
Se insertará el histeroscopio dentro de la vagina, a través del cuello uterino y hasta entrar en el útero.
-
A través del histeroscopio se inyectará un líquido o gas para expandir el útero, y así permitir una mejor visualización.
-
Se examinará la pared del útero para detectar posibles anomalías. Es posible que se saquen fotografías o se lo documente por video. Se pueden tomar muestras de biopsia.
-
Si se realizará un procedimiento como la extirpación de un fibroma, los instrumentos se introducirán a través del histeroscopio.
-
En caso de procedimientos más detallados o complicados, se puede utilizar un laparoscopio (tipo de endoscopio que se inserta por el abdomen) para ver el exterior del útero al mismo tiempo.
-
Cuando haya finalizado el procedimiento, se quitará el histeroscopio.
Después del procedimiento
El proceso de recuperación variará en función del tipo de anestesia que se administre. Si se utilizó anestesia general o un sedante, se controlarán la presión arterial, el pulso y la respiración hasta que se encuentren estables y usted esté alerta. Una vez estable, se le dará el alta para regresar a su hogar. La histeroscopía se suele realizar de manera ambulatoria.
Aparte de eso, no suele haber ningún tipo de cuidado especial después de una histeroscopía.
Es posible que experimente cólicos y sangrado vaginal durante uno o dos días después del procedimiento. Se registra fiebre, dolor abdominal intenso o sangrado o flujo vaginal abundantes.
Es posible que tenga flatulencias (gases del tracto digestivo) y dolores a causa del gas administrado durante el procedimiento, durante 24 horas aproximadamente. Es posible que sienta dolor en la parte superior del abdomen y en el hombro.
Tome un analgésico para el dolor, de acuerdo con las recomendaciones de su médico. La aspirina u otros medicamentos contra el dolor pueden aumentar las probabilidades de sangrado. Asegúrese de tomar sólo los medicamentos que su médico le haya recomendado.
Es posible que se le indique evitar los lavados vaginales y no tener relaciones sexuales durante dos semanas después del procedimiento, o por un período alternativo que su médico le recomiende.
Puede reanudar sus otras actividades y dieta normal, a menos que el médico le indique lo contrario.
Es posible que el médico le brinde instrucciones adicionales o alternativas después del procedimiento, en función de su situación específica.